Les papillomes cervicaux sont l'une des manifestations d'une maladie infectieuse causée par le papillomavirus humain. Il fait référence à des formations cutanées bénignes.
Causes des papillomes au cou
Il existe une raison étiologique pour laquelle les papillomes commencent à se développer sur le cou ou sur toute autre zone du corps humain - une infection par le virus du papillome humain (HPV), qui appartient à la famille des Papovaviridae. Il existe plus de 100 sérotypes de ce pathogène, chacun étant responsable de l'apparition d'un tableau clinique différent de la maladie (papillome, condylome, verrues - ces concepts sont synonymes, différents noms sont associés aux particularités de localisation dans une zone donnée).
Les principales voies de transmission sont le contact à domicile et le contact génital (condylome de la région périanale). Le virus ne peut pénétrer la peau que s'il y a des microdommages ou des plaies ouvertes, dans d'autres cas, il ne peut pas traverser la barrière protectrice de la peau.
Informations sur les agents pathogènes
- Il a un degré élevé de propagation quel que soit le sexe (cependant, il se manifeste plus chez les femmes que chez les hommes), l'âge ou la région (selon certaines sources, 2/3 de la planète est infectée par le virus).
- Contient un ADN double brin et torsadé capable de s'intégrer dans le génome humain.
- L'infection par certaines souches est associée à un risque carcinogène élevé, en particulier en cas de lésions permanentes. Les papillomes cervicaux sont causés par des souches non oncogènes du virus.
- Un virus passe par deux étapes principales dans le processus de division. Dans la première étape, il est sous forme épisomique (libre) et, dans la même période, se produit la division principale de la particule virale. Cette phase est réversible (une rémission à long terme survient après le traitement). Dans la seconde étape intégrative, le virus est implanté dans le génome cellulaire (première étape vers la dégénérescence cellulaire et la formation d'un néoplasme malin). La première étape est transitoire et passe relativement rapidement, tandis que la seconde est latente et explique l'existence de porteurs.
- La couche basale de l'épiderme, où le virus se réplique, est affectée. Dans les couches restantes, le pathogène peut persister, mais pas se diviser. Tant que le virus est dans la couche germinale, au fur et à mesure de sa croissance, la différenciation normale des cellules dans toutes les couches de cette zone est interrompue, en particulier au niveau de la couche épineuse.
- Vous avez tendance à avoir une condition corporelle asymptomatique à long terme (de plusieurs mois à un an). Il est rarement possible d'identifier un moment précis de l'infection - c'est pourquoi le traitement commence pendant une période de manifestations cliniques intenses et non aux premiers signes vagues.
- Pour prévenir l'infection, des vaccins bivalents et quadrivalents sont utilisés, qui sont particulièrement efficaces contre les souches les plus oncogènes 16 et 18.
Facteurs prédisposants
- Manque d'hygiène. Le virus étant capable de maintenir une activité vitale dans l'environnement extérieur pendant longtemps, il est nécessaire d'observer attentivement les règles d'hygiène personnelle lors de la visite des lieux publics (piscine, vestiaire, salle de sport).
- Lésions cutanées traumatiques. Pour que le virus pénètre, des microfissures ou des rayures sur la peau (par exemple, causées par le frottement du cou avec le col d'une chemise) suffisent.
- Fonction du système immunitaire altérée. Avec des immunodéficiences de toute genèse, des conditions favorables au développement de toute infection se présentent. Par exemple, les rhumes fréquents et les maladies infectieuses conduisent à un système immunitaire affaibli et à l'apparition de papillomes sur la peau.
- Autoinfection lors du grattage de la peau.
- Trouble systématique du mode de vie (stress, manque d'activité physique, alimentation inadéquate). Ces facteurs affectent le fonctionnement de tous les processus métaboliques du corps et entraînent une diminution de la fonction de barrière cutanée.
- Facteurs environnementaux qui affectent la diminution des défenses de l'organisme (hypothermie, exposition excessive aux ultraviolets).
Manifestations externes de la maladie
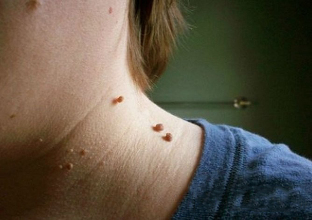
Les papillomes cervicaux sur la photo ressemblent à ceci:
- La croissance est le plus souvent située sur une base large et fait saillie de manière significative au-dessus de la surface de la peau. Moins fréquemment, la base du papillome est représentée par une jambe mince (dans ce cas, la formation prend une position suspendue). Dans la deuxième option, le risque de blessure est beaucoup plus grand.
- Les limites de l'éducation sont régulières et claires.
- La couleur ne diffère pas de la peau environnante. Dans de rares cas, il peut être légèrement plus clair ou plus foncé que les tissus environnants.
- La surface est généralement plate et lisse. Parfois, des excroissances sont possibles au sommet du papillome, ce qui rend sa surface striée.
- Le diamètre varie considérablement - de 1 à 3 mm à plusieurs centimètres (les papillomes de petit diamètre sont plus fréquents).
- Emplacement dans n'importe quelle zone du cou (dos, côté avant). Parfois, le visage est impliqué.
En règle générale, il existe de nombreuses lésions situées le long des plis cutanés.
Dans de très rares cas, les papillomes du cou peuvent devenir malins, c'est-à-dire dégénérer en une tumeur cutanée. Cela peut survenir à la suite d'une infection par une souche oncogène de VPH.
Les signes pouvant indiquer une transformation maligne sont les suivants:
- changement de couleur et hétérogénéité (polymorphisme);
- changement de bord (flou, perte de définition);
- l'apparition d'asymétrie (lors du tracé d'une ligne à travers les moyens conditionnels de la formation, deux moitiés égales ne peuvent pas être obtenues);
- croissance intensive;
- saignement ou ulcération (symptôme non spécifique, car il est également caractéristique d'une simple lésion du néoplasme);
- démangeaisons, brûlures, desquamation;
- des abandons se forment (petites formations filles autour du centre).
L'apparition de tels signes ne signifie pas nécessairement une dégénérescence du papillome, mais qu'il est nécessaire de consulter un médecin et de faire un diagnostic différentiel, pour savoir s'il s'agit d'une tache enflammée commune ou d'un cancer de la peau.
Comment se débarrasser des papillomes du cou
Le traitement des papillomes du cou n'est effectué que de manière complexe, avec un effet simultané sur le foyer pathologique de la peau et sur l'agent pathogène lui-même dans le sang.
Il existe plusieurs façons de combattre:
Méthode |
Description |
Médicaments |
L'utilisation de cytostatiques, immunomodulateurs, est conçue pour supprimer la réplication de l'agent viral dans la zone touchée et réduire sa concentration dans le sang. Certains médicaments (kératolytiques) sont appliqués localement directement pour détruire la croissance cutanée (cautériser et provoquer une nécrose tissulaire). |
Méthodes physiques |
Cryodestruction, thérapie au laser, électrocoagulation. Ils visent à se débarrasser des papillomes sur le cou et d'autres parties du corps. Ces méthodes vous permettent de restaurer l'apparence esthétique des zones ouvertes et d'éliminer le réservoir viral - les propres néoplasmes de la peau, mais ne suppriment pas complètement le virus du corps. |
Traitement combiné |
Combine les deux options précédentes et est donc la plus efficace. |
Traiter les papillomes avec des remèdes populaires (jus de chélidoine, par exemple) est inefficace et souvent dangereux; dans tous les cas, une condition préalable est de consulter un médecin.
Méthodes physiques de destruction
Il est possible de réduire efficacement les formations en utilisant les méthodes physiques suivantes:
Méthode |
Description |
Action locale avec des solutions acides concentrées |
Solution de chloropropionate de zinc à 1, 5% dans l'acide 2-chloropropionique à 50%, une combinaison de nitrate nitrique, acétique, oxalique, lactique et de cuivre trihydraté, etc. ils sont utilisés. L'intervention est réalisée en ambulatoire par un spécialiste (dermatovénérologue, cosmétologue) conformément aux règles chirurgicales. . . L'agent est appliqué ponctuellement à l'aide d'une spatule jusqu'à ce que la couleur de la formation passe à une couleur plus claire (dès que cela se produit, la nouvelle application doit être arrêtée immédiatement). Pour une guérison complète du papillome, en moyenne, vous devez effectuer 1 à 2 traitements. |
Électrocoagulation |
À l'aide d'un couteau électrique spécial, une seule excision des formations est effectuée sans affecter les tissus sous-jacents (l'effet sur les cellules cutanées saines est minime). La méthode est la plus pratique lorsque la formation a une longue tige et une petite taille. |
Cry-destruction |
Le foyer est exposé à l'azote liquide, une température ultra basse entraîne une nécrose tissulaire. Il est bon de nettoyer cette forme d'enseignement sur une large base. Le temps d'action de l'azote est sélectionné par un spécialiste (1 à 5 minutes). Après la moxibustion, une brûlure se forme qui guérit en moyenne 10 jours. |
Suppression du laser |
L'approche la plus moderne et la plus délicate pour éliminer la croissance dans des endroits importants comme le cou. Il a les critiques les plus positives. A l'aide d'un guide de lumière de 5 secondes à 3 minutes en mode continu, ils agissent sur la mise au point. La période de guérison est beaucoup plus courte qu'avec les autres méthodes (5-7 jours). La technique est associée à un traumatisme minimal des tissus environnants en raison de la haute précision de l'action. |
Ablation chirurgicale classique (excision au scalpel) |
Utilisé extrêmement rarement, uniquement dans les grandes lésions ou avec suspicion de malignité. La raison en est que les lésions sont souvent multiples, réparties autour du cou et trop petites pour une excision, de plus, après une excision chirurgicale, des cicatrices peuvent subsister, qui en elles-mêmes créent un défaut esthétique. |
















































































